
Przyczyny powstawania pajączków na nogach i innych częściach ciała mogą obejmować czynniki genetyczne, środowiskowe czy chorobowe. Dolegliwość ta może wynikać też ze stylu życia. Co zwiększa szansę pojawienia się pajączków na nogach? Jak można temu zapobiec?
Czego dowiesz się z tego artykułu:
Teleangiektazje (tzw. pajączki naczyniowe) to trwale poszerzone, drobne, widoczne naczynka krwionośne skóry, zwykle o średnicy do 1 mm. Są widoczne jako czerwone, sine lub fioletowe linie przypominające pajęczą sieć (stąd nazwa). Najczęściej występują na nogach, ale mogą pojawić się także na twarzy.
W badaniu Telangiectasia in the Edinburgh Vein Study: epidemiology and association with trunk varices and symptoms stwierdzono występowanie pajączków naczyniowych na nogach aż u 84% losowo wybranych osób w wieku 16-64 lata.
W Smart Medica widzimy, że najczęściej przychodzą do nas pacjentki, dla których pajączki na nogach to problem estetyczny. Nie wolno ich jednak lekceważyć – mogą bowiem stanowić pierwszy objaw przewlekłej choroby żylnej.
Rodzaje pajączków naczyniowych:
Podział ma znaczenie kliniczne, ponieważ od typu zmian zależy dalsza diagnostyka i dobór metody leczenia.
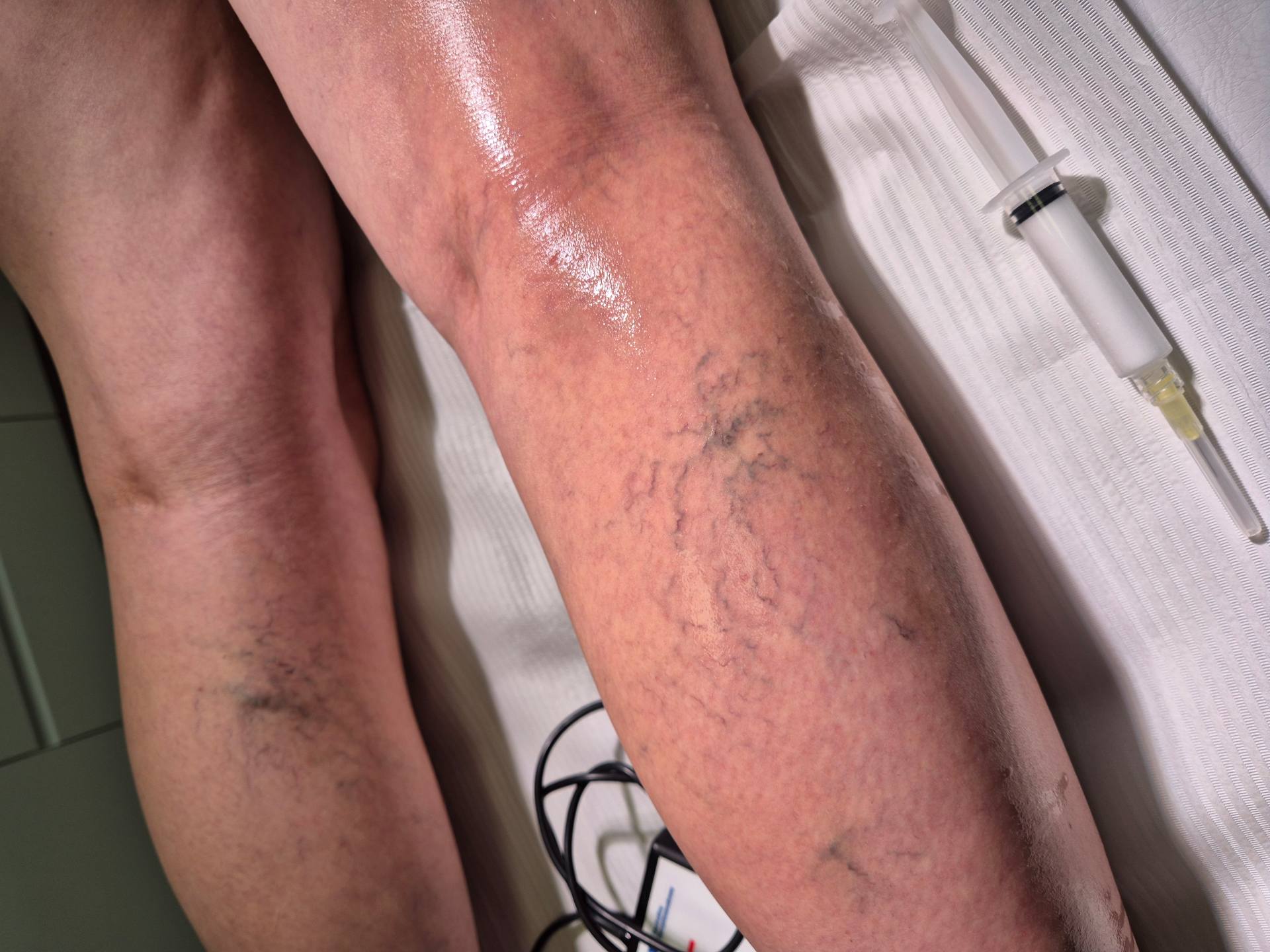
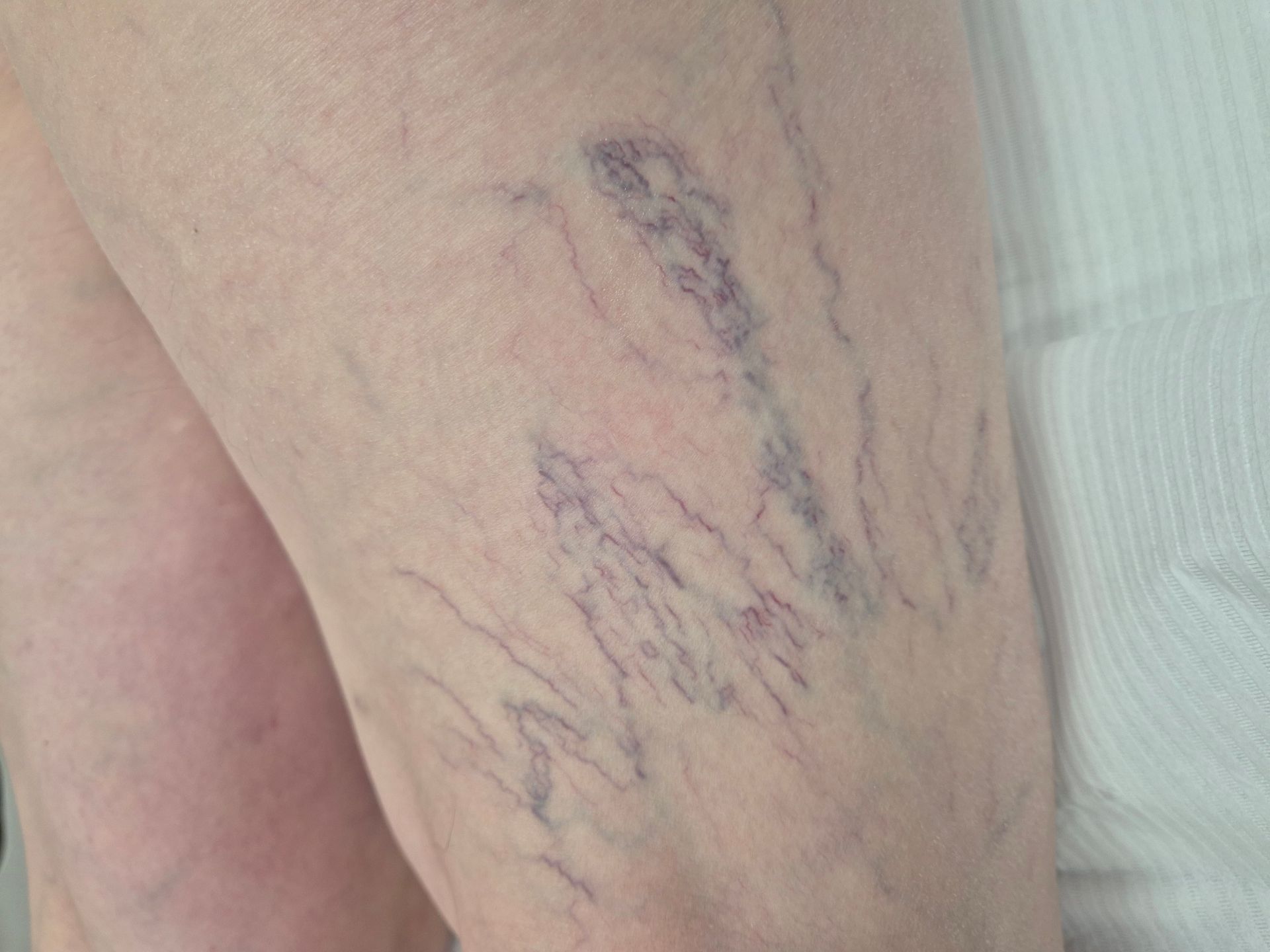
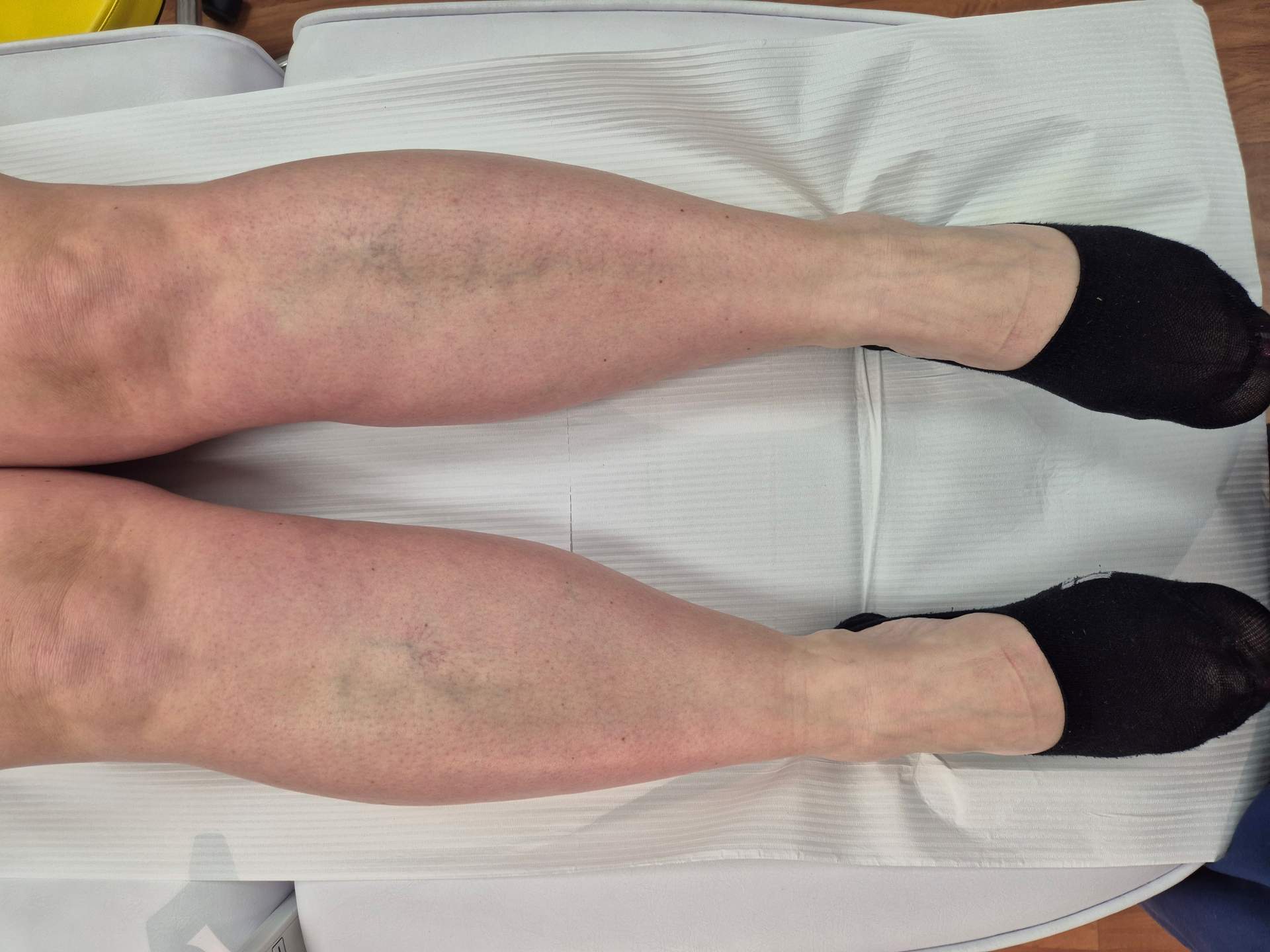
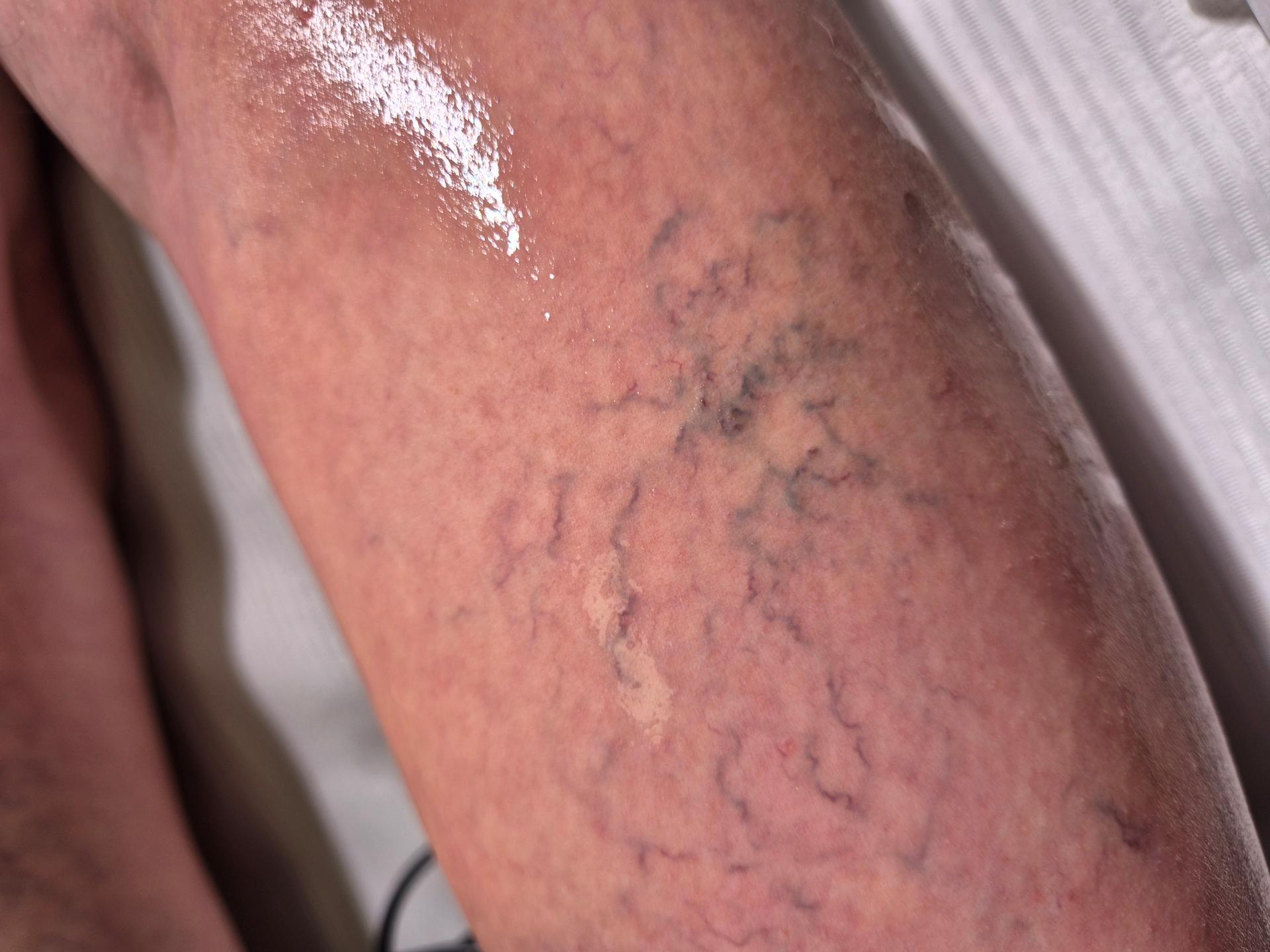
Teleangiektazje na kończynach dolnych powstają w wyniku poszerzenia drobnych naczyń śródskórnych oraz zaburzeń mikrokrążenia żylnego. Mechanizm jest złożony i zwykle wieloczynnikowy.
Przyczyny pajączków na nogach i innych częściach ciała:
Zapobieganie pajączkom na nogach opiera się na wspieraniu prawidłowej pracy układu żylnego oraz ograniczeniu czynników zwiększających ciśnienie w żyłach. Obejmuje:
Jeśli widoczne są pierwsze zmiany naczyniowe lub występuje nawracający obrzęk, wskazana jest konsultacja lekarska.
Dobór techniki leczenia pajączków naczyniowych zależy od średnicy naczynia, jego lokalizacji oraz oceny wydolności układu żylnego. Przed zabiegiem zalecamy badanie USG Doppler, aby wykluczyć refluks w większych żyłach.
Jedną z metod usuwania pajączków na nogach jest skleroterapia piankowa. Polega ona na podaniu do światła naczynia środka obliterującego w postaci pianki. Preparat wywołuje kontrolowane uszkodzenie śródbłonka, co prowadzi do zamknięcia żyły i jej stopniowego włóknienia.
W przypadku zmian o większej średnicy zalecamy do usuwania pajączków właśnie zabieg skleroterapii. Mniejsze zmiany można z powodzeniem usuwać dzięki laseroterapii. Laserowe zamykanie naczynek sprawdza się w przypadku cienkich teleangiektazji położonych płytko w skórze.
Obie metody pozwalają skutecznie zlikwidować pajączki na nogach i są małoinwazyjne. Umów się na konsultację i sprawdź, jak możesz pozbyć się problemu z pajączkami.
Teleangiektazje to trwale poszerzone, drobne naczynia skóry, które najczęściej pojawiają się na nogach. Mogą być defektem kosmetycznym, ale bywa, że stanowią wczesny objaw choroby żylnej. Ich powstawanie jest wieloczynnikowe. Profilaktyka wspiera układ żylny, jednak skuteczne usunięcie zmian wymaga leczenia zabiegowego po wcześniejszej diagnostyce.
Treść ma charakter informacyjny i nie zastępuje konsultacji lekarskiej.
Najczęściej nie stanowią zagrożenia dla zdrowia i mają charakter estetyczny. Mogą jednak być pierwszym objawem przewlekłej niewydolności żylnej, dlatego przy współistniejącym bólu, obrzęku lub żylakach warto skonsultować się z lekarzem.
Nie, ponieważ są to trwale poszerzone naczynia krwionośne. Bez leczenia zabiegowego zwykle nie znikają, choć ich widoczność może się nieznacznie zmieniać.
Najlepiej zgłosić się do flebologa lub chirurga naczyniowego. Specjalista oceni układ żylny, często z użyciem USG Doppler, i zaproponuje odpowiednią metodę leczenia.
Preparaty z heparyną, trokserutyną lub wyciągiem z kasztanowca mogą zmniejszyć uczucie ciężkości nóg i obrzęk. Nie usuwają jednak samych pajączków.
Domowe sposoby nie usuwają już powstałych teleangiektazji, ponieważ są to trwale poszerzone naczynia. Preparaty z heparyną czy kasztanowcem mogą zmniejszyć obrzęk i uczucie ciężkości nóg, ale nie zamykają światła naczynia. Skuteczne usunięcie pajączków wymaga leczenia zabiegowego po wcześniejszej diagnostyce.
De Maeseneer MG i wsp. (2022). ESVS 2022 Clinical Practice Guidelines on the Management of Chronic Venous Disease of the Lower Limbs. European Journal of Vascular and Endovascular Surgery.
Ruckley CV i wsp. (2008). Telangiectasia in the Edinburgh Vein Study: epidemiology and association with trunk varices and symptoms.
Ruckley CV i wsp. (2012). Telangiectasia and venous reflux in the Edinburgh Vein Study.
Bontinis V i wsp. (2023). Interventions for the Treatment of Lower Limb Telangiectasias and Reticular Veins: A Systematic Review and Network Meta-Analysis.
Dr Antoni Leja – założyciel przychodni specjalistycznej Smart Medica, absolwent I Wydziału Lekarskiego Warszawskiego Uniwersytetu Medycznego. Specjalista z zakresu chirurgii ogólnej, proktolog i flebolog. Numer Prawa Wykonywania Zawodu: 3161945.
